Wolff-Parkinson-White-Syndrom Symptome, Ursachen und Behandlung
Die Wolff-Parkinson-White-Syndrom oder Präexzitationssyndrom ist eine Anomalie im Herz-Kreislauf-System, die zum Auftreten von Arrhythmien führt.
Es erscheint normalerweise in sehr frühen Alter (während der Schwangerschaft, Babys oder Kinder), aber glücklicherweise hat wirksame Abhilfen wie Ablation.
In diesem Artikel werden wir eine weitere Reihe von Behandlungen zusammenfassen, sowie die Definition der Krankheit, ihre Symptome, Diagnose oder Ursachen und darauf reagieren, ob es ein erbliches Syndrom ist oder nicht, eine der größten Sorgen der Patienten.
Merkmale des Wolff-Parkinson-White-Syndroms
Das Wolff-Parkinson-White-Syndrom verdankt seinen Namen den drei Ärzten, die es 1930 zum ersten Mal beschrieben haben. Sein Urteil war eine elektrokardiographische Veränderung, die bei jungen Menschen auftrat und zu einer paroxysmalen Tachykardie führte.
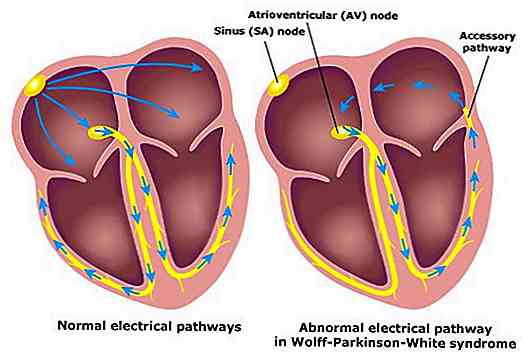
Das Wolff-Parkinson-White-Syndrom ist durch eine Abnormalität des kardiovaskulären Systems gekennzeichnet. Insbesondere hat es einen zusätzlichen Weg zu einer anomalen elektrischen Verbindung, die es dem elektrischen Impuls ermöglicht, von dem Atrium zu dem Ventrikel zu gelangen, der nicht seinem üblichen Weg folgen würde.
Dieser akzessorische Weg begünstigt das Auftreten von Arrhythmien wie paroxysmale Tachykardie. Diese Tachykardien sind auf die Bildung abnormaler elektrischer Schaltkreise zwischen dem oralen Reizleitungssystem und dem akzessorischen Weg zurückzuführen, die auch als Wiedereintritt bezeichnet werden.
Wolff-Parkinson-White-Syndrom ist eines der Probleme der Herzfrequenz, die bei Babys und Kindern gefunden werden können.
Patienten mit dieser Art von Syndrom haben normalerweise ein höheres Risiko, einen plötzlichen Tod zu erleiden, daher ist es bequem, Messungen durch Elektrokardiogramme und Echokardiographie durchzuführen.
Wenn ein erhöhtes Risiko für plötzlichen Tod besteht oder wenn Sie Arrhythmien beseitigen möchten, kann eine elektrophysiologische Untersuchung durchgeführt werden. Dadurch können wir diesen akzessorischen Weg lokalisieren und untersuchen, um ihn durch Hochfrequenzströme (auch Ablation genannt) zu eliminieren.
Der Erfolg mit dieser Technik ist mehr als bewiesen, da etwa 90% ohne Komplikationen erfolgreich sind. Antirhythmika können ebenfalls verwendet werden.
Frequenz
Die Inzidenz dieser Pathologien liegt bei 1-3 pro 1000 Individuen, von denen angenommen wird, dass etwa 65% der Jugendlichen und 40% der über 30-Jährigen asymptomatisch sind, dh ohne irgendeine Art von Symptomen zu haben Symptom (Spanische Gesellschaft für Kardiologie, 2012).
Es wurde auch beobachtet, dass eine Inzidenz von 5,5 pro 1000 mit Wolff-Parkinson-White-Syndrom in einem Verwandten ersten Grades betroffen ist.
Diagnose
Die diagnostischen Umstände hängen vom Alter ab. In der Kindheit wird das erste Lebensjahr in der Regel nach Tachykardie-Episoden diagnostiziert.
Den meisten Ländern fehlen laut einer Studie von Europace im Jahr 2013 Richtlinien für das Management dieser Patienten. In Spanien hat die Spanische Gesellschaft für Kardiologie jedoch 2012 einen Leitfaden für die Behandlung asymptomatischer Patienten mit dieser Pathologie auf ihrer Website veröffentlicht.
Wenn alle Symptome bewertet sind und der Arzt an die Möglichkeit glaubt, dass der Patient an diesem Symptom leidet, wird er ihn an einen Kardiologen überweisen, damit er ein Elektrokardiogramm (EKG) durchführen kann.
Ein EKG ist ein Test, der Herzfrequenz und elektrische Aktivität aufzeichnet. Es wird von kleinen Elektroden gebildet, die in Arme, Brust und Beine eingeführt werden. Wenn unser EKG ein ungewöhnliches Muster aufwies, wurde die Diagnose des Wolff-Parkinson-White-Syndroms bestätigt.
Symptome
Obwohl es sich um eine angeborene Störung handelt, können Symptome erst in der späten Jugend oder im frühen Erwachsenenalter auftreten.
In Bezug auf die Episoden der Herzfrequenz variieren diese je nach den Eigenschaften der Menschen. Während einige nur einige Folgen haben, können andere 1 oder 2 Mal pro Woche oder mehr erleben.
Supraventrikuläre Tachykardie (SVT) ist eine abnormal schnelle Herzfrequenz von mehr als 100 Schlägen pro Minute.
Eine Person, die an diesem Syndrom leidet, kann die folgenden Symptome haben:
Druck oder Schmerzen in der Brust
-Mare
Ohnmacht Empfindung
-Falling
-Schwierigkeitsatmung (Dyspnoe)
-Palpitationen
- Verringerung der Belastungstoleranz
- Freude
-In einigen Fällen können Sie das Bewusstsein verlieren (Synkope)
Ein anderes Symptom, das der Patient mit WPW erleben kann, ist Vorhofflattern, bei dem das Atrium sehr schnell schlägt; oder Vorhofflimmern, wo es zu einer schnellen unregelmäßigen Kontraktion der Muskelwand kommt.
Vorhofflimmern kann auf verschiedene Arten definiert werden, je nachdem wie stark es Sie betrifft. Diese sind:
- paroxysmales Vorhofflimmern: Sie verschwinden normalerweise nach 48 Stunden, ohne irgendeine Art von Behandlung durchzuführen.
- persistierendes Vorhofflimmern: Die Dauer jeder Episode beträgt normalerweise 7 Tage oder weniger, wenn sie behandelt wird.
Langanhaltendes persistierendes VorhofflimmernDas bedeutet, dass Sie seit etwa einem Jahr oder länger ein permanentes Vorhofflimmern haben.
-permanentes Vorhofflimmern: Diese Art von Fibrillation wäre die ganze Zeit vorhanden.
Es ist sehr selten, dass Kammerflimmern beim Wolff-Parkinson-White-Syndrom auftritt, da dies zu Herzstillstand und plötzlichem Tod führen würde.
Kammerflimmern tritt auf, wenn die elektrische Aktivität des Herzens gestört wird, was zu einem Mangel an Koordination des Herzschlags und einer Fehlfunktion der Ventrikel führt.
Ein normales Herz hat einen Leitungsweg oder auch bekannt als (Bündel von His), wo die elektrischen Impulse von den kleinen Hohlräumen des Herzens (Atrien) zu den großen (Ventrikeln) übertragen werden.
Aber im Fall des Wolff-Parkinson-White-Syndroms haben Individuen einen zweiten abnormalen Leitungsweg, den Kent-Strahl, der dafür verantwortlich ist, zusätzliche elektrische Impulse von den Muskeln des Atriums zu den Ventrikeln zu senden.
Ursachen
Im Allgemeinen werden die Fälle des Wolff-Parkinson-White-Syndroms durch einfachen Zufall ohne irgendeinen ersichtlichen Grund erzeugt.
In einigen Fällen kann es jedoch genetisch bedingt sein und autosomal dominant vererbt werden.
Obwohl es in einer sehr geringen Anzahl vorkommt, sind Mutationen im PRKAG2-Gen eine der bekanntesten Ursachen für das Wolff-Parkinson-White-Syndrom.
Dieses Gen kann an der Entwicklung des Herzens vor der Geburt beteiligt sein, obwohl die Rolle noch unbekannt ist. Es wird in Frage gestellt, ob seine Mutationen zur Entwicklung von Herzanomalien wie dem Wolff-Syndrom führen.
Laut Forschungsdaten wird vermutet, dass diese Mutationen die Aktivität der AMP-aktivierten Proteinkinase im Herzen verändern, aber es ist nicht ganz klar, ob die Veränderungen auf eine Überaktivierung oder reduzierte Aktivität zurückzuführen sind.
Andere Studien legen nahe, dass diese Veränderungen in der Proteinkinaseaktivität mit der Veränderung in Zusammenhang stehen, die in den Ionenkanälen des Herzens auftreten kann.
Diese Ionenkanäle sind essentiell für den Herzrhythmus, da sie positiv geladene Atome innerhalb und außerhalb der Zelle sind.
Auf der anderen Seite glauben mehrere Forscher, dass das familiäre WPW-Syndrom auf eine Glykogenspeicherkrankheit zurückzuführen ist.
Behandlung
Die Wahl der Behandlung hängt sowohl von den Eigenschaften des Patienten als auch von der Schwere seiner Symptome ab.
Diese Verfahren und spezifischen therapeutischen Interventionen können in Abhängigkeit von vielen Faktoren wie der Art der Arrhythmie, ihrer Häufigkeit, dem Schweregrad der Symptome, dem Risiko eines Herzstillstands und der allgemeinen Gesundheit und / oder anderen Faktoren variieren.
Die Technik der Ablation ist die einzige, die heute definitiv die Krankheit heilt und somit vermeidet, Medikamente für das Leben zu nehmen.
Wenn der Patient mehrere Arrhythmien hat und gefährlich ist, wird in der Regel die Katheterablation als erste Option verwendet.
Dieses Verfahren beinhaltet das Einführen eines Katheters in eine Arterie durch einen kleinen Einschnitt, der nahe der Leistengegend gemacht wird, um das Herzgebiet zu erreichen und den Teil zu zerstören, der die Tachykardie verursacht. Sie haben einen Erfolg von mehr als 80%
Einige der Medikamente, die verwendet werden können, um Episoden von Arrhythmien zu kontrollieren, sind: Adenosin, Procainamid, Sotalol, Flecainidia, Ibutilid und Amiodaron. Andere Medikamente wie Verapamil können das Risiko für Kammerflimmern erhöhen, daher sollte ihre Anwendung besonders angezeigt sein.
Eine andere Technik, falls die vorherigen Behandlungen nicht verwendet werden können, wäre eine Operation am offenen Herzen, um den Zubehörweg zu kauterisieren oder einzufrieren. Dieser Eingriff kann auch eine dauerhafte Heilung für dieses Syndrom bieten.
Es gibt drei Techniken, mit denen Sie eine Episode stoppen können. Diese sind:
Die vagalen ManöverEs ist eine Technik, die helfen kann, den Nerv zu stimulieren, der elektrische Signale verlangsamt.
-Medikamente: Eine Adenosin-Injektion kann abnormale elektrische Signale blockieren.
-Kardioversion: ist eine Art von Elektroschocktherapie, die das Herz mit einer normalen Rate schüttelt. Diese können wie die vorherigen im Krankenhaus durchgeführt werden.
Die Techniken, die uns helfen können, neue Episoden zu verhindern, sind folgende:
Veränderungen im Lebensstil: eine gesunde Diät zu nehmen und zu vermeiden, was uns die Episoden verursacht.
-MedikationMedikamente wie Amiodaron helfen, Episoden zu verhindern, indem sie elektrische Impulse im Herzen verringern.
die Katheterablation
Prognose
In den meisten Fällen heilt die Ablationsoperation diese Störung mit einer Wirksamkeit des Eingriffs, die zwischen 85 und 95% liegt.


